循环系统与血液生理
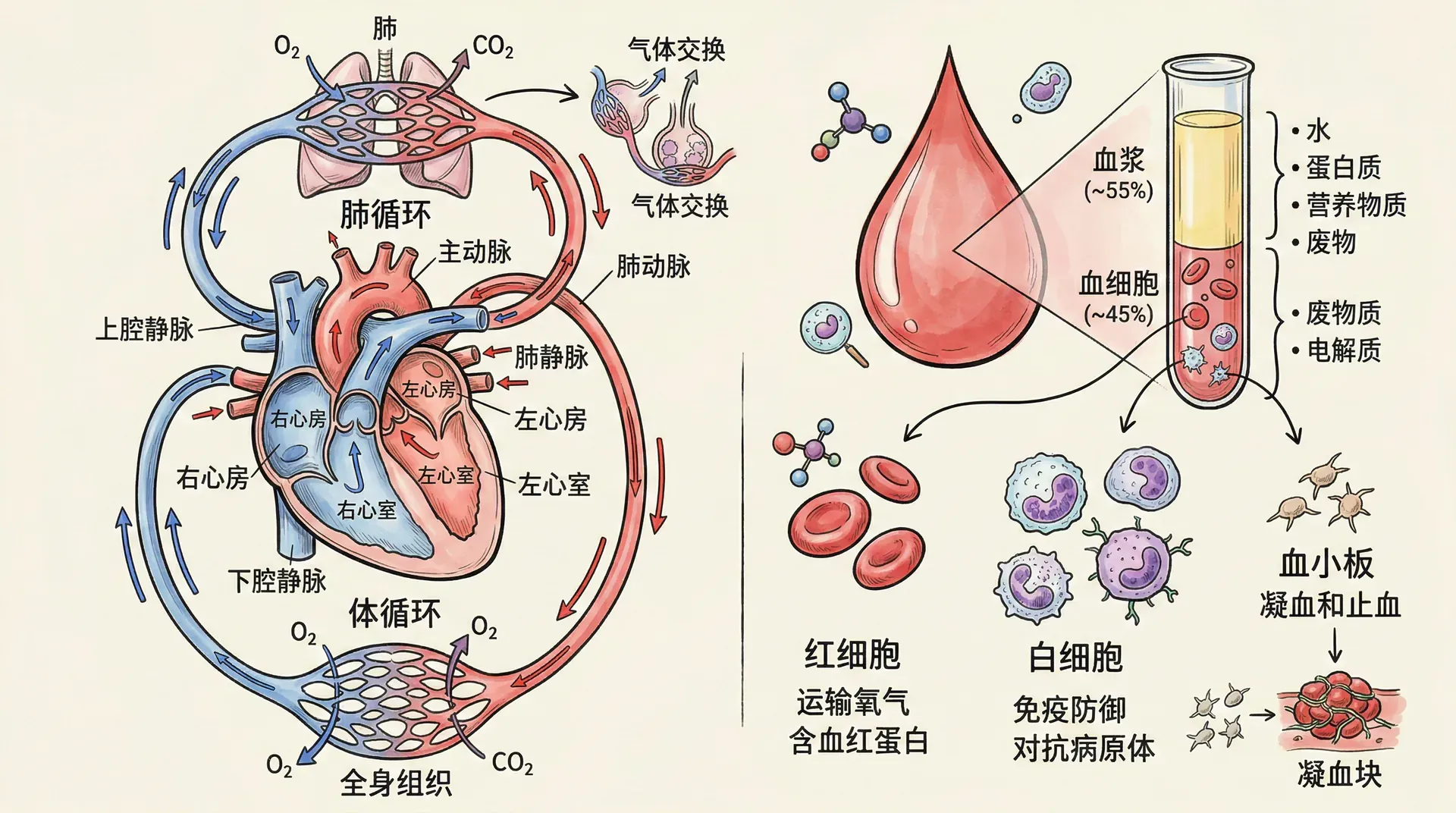
循环系统,又称心血管系统,是维持人体正常生命活动的基本系统之一。它由心脏、血管(动脉、静脉和毛细血管)以及流动于其中的血液构成。心脏作为动力泵,推动血液在血管系统内连续循环,将氧气、营养物质输送至全身各组织,同时带走二氧化碳和代谢废物。这一过程不仅支持能量代谢和细胞活动,还起到维持内环境稳定、调节体温以及传递激素、免疫细胞等关键作用。
循环系统的基本工作方式为封闭管道循环。动脉把心脏泵出的血液送到全身组织,毛细血管位于动脉和静脉之间,是物质交换的主要场所,静脉则负责把血液再送回心脏。通过这样的循环,保证了全身细胞能不断获得所需的氧和营养,并清除代谢产物。
血液在循环系统内发挥着至关重要的生理功能。它不仅仅是运输载体,还参与体液酸碱平衡的调节、渗透压的维持以及机体免疫防御。血液的流动性和凝固性维持着机体内环境的稳定,在出血或损伤时能够形成血凝块,实现止血自我保护。同时,血液还承载着白细胞、抗体和补体等免疫组分,为机体抵御外来病原体提供防线。
血液的组成与功能
血液是一种流动的结缔组织,在我们体内承担着维持生命的重要使命。当你不小心划伤手指时,鲜红的血液会从伤口流出,这个看似简单的现象背后,实际蕴含着复杂而精密的生理机制。
血液由两大部分组成:血浆和血细胞。血浆约占血液总量的55%,是淡黄色的液体部分;血细胞则占45%,包括红细胞、白细胞和血小板。这个比例在医学上被称为红细胞比容(hematocrit),它是评估贫血等疾病的重要指标。
血浆的组成与作用
血浆中含有大约90%的水分,其余10%由各种溶质构成。这些溶质包括血浆蛋白、葡萄糖、无机盐、激素、代谢废物等。血浆蛋白是血浆中最重要的成分之一,其浓度约为60-80克/升,主要由肝脏合成。
血浆蛋白可以分为三类:白蛋白、球蛋白和纤维蛋白原。白蛋白含量最多,约占血浆蛋白的60%,它最重要的功能是维持血浆胶体渗透压。在临床上,当患者因为肝脏疾病导致白蛋白合成不足时,血浆胶体渗透压下降,组织液回流受阻,就会出现腹水、下肢水肿等症状。这就好比一个游泳池,如果池水的“吸引力”(渗透压)不够,水分就会向外渗透到周围组织中。
球蛋白中包含了免疫球蛋白(抗体),它们是机体防御系统的重要组成部分。当我们接种疫苗后,体内产生的抗体就属于免疫球蛋白的一种。纤维蛋白原则在止血过程中发挥关键作用,它可以转化为纤维蛋白,形成血凝块。
红细胞的结构与功能
红细胞是血液中数量最多的细胞,成年人每微升血液中约有400-550万个红细胞。红细胞呈双凹圆盘状,直径约7-8微米,这种独特的形状使它具有较大的表面积体积比,有利于气体交换。
红细胞的寿命约为120天。每天约有1%的红细胞被新生的红细胞替代,这意味着你体内的红细胞每4个月就会完全更新一遍。
红细胞的主要功能是运输氧气和二氧化碳。成熟的红细胞没有细胞核和细胞器,这使得它能够容纳更多的血红蛋白。一个红细胞中约含有2.8亿个血红蛋白分子,每个血红蛋白分子可以结合4个氧分子。
血红蛋白由珠蛋白和血红素构成,血红素中含有二价铁离子(Fe²⁺),它是氧气结合的关键。当血红蛋白与氧结合时形成氧合血红蛋白,使血液呈鲜红色;当氧离开血红蛋白后,形成脱氧血红蛋白,血液颜色变暗。这就是为什么动脉血呈鲜红色,而静脉血呈暗红色。
上方图表反映了血红蛋白与氧结合的特性。在肺泡处,氧分压高(约100 mmHg),血红蛋白与氧充分结合,饱和度达到98%;而在组织处,氧分压较低(约40 mmHg),血红蛋白释放氧气,饱和度降至75%。这种特性保证了氧气能够在肺部有效结合,在组织处有效释放。
白细胞与免疫防御
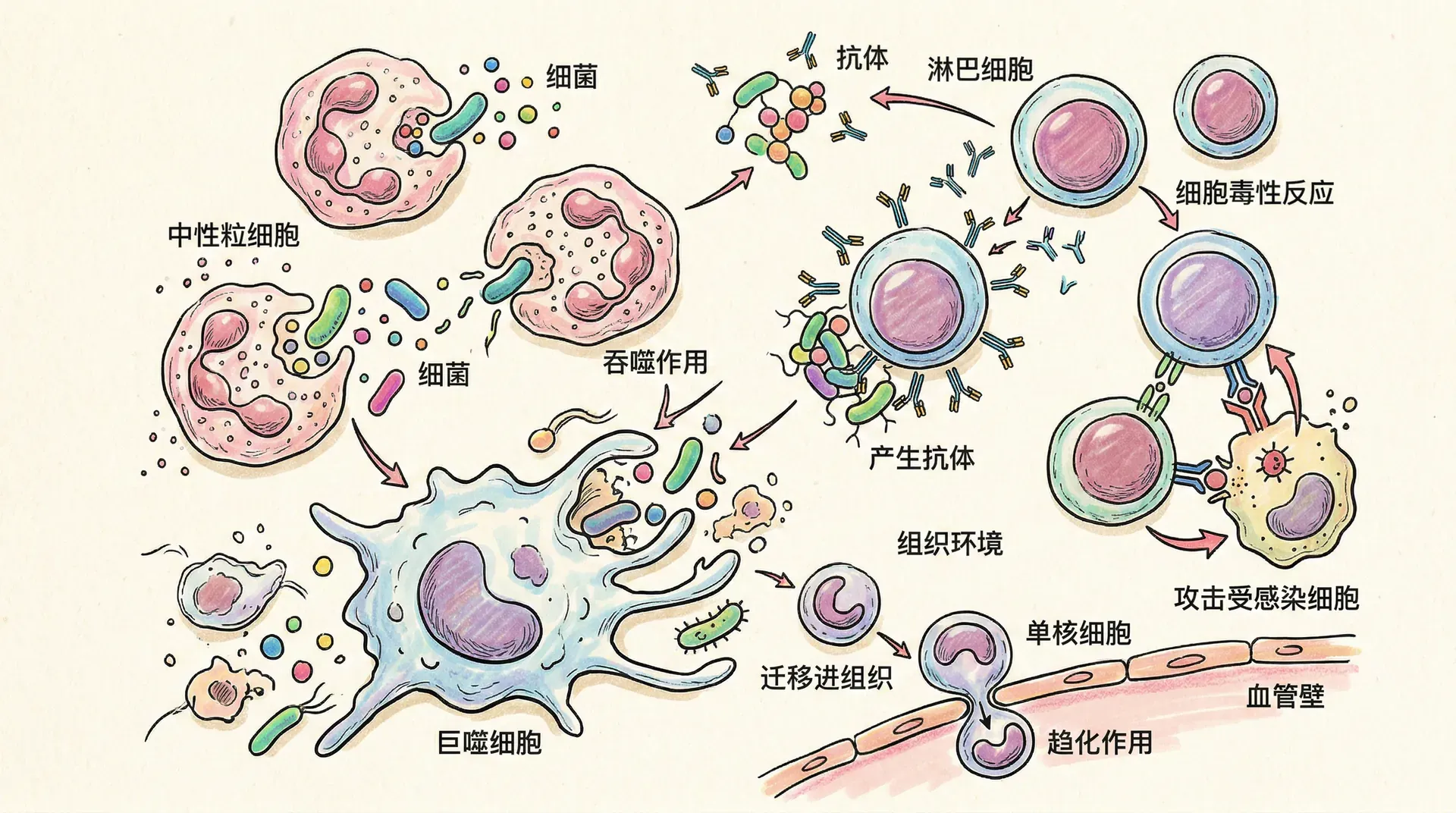
白细胞是血液中的“守护者”,负责机体的免疫防御。正常成年人每微升血液中含有4000-10000个白细胞,数量远少于红细胞。白细胞可以分为两大类:颗粒白细胞(包括中性粒细胞、嗜酸性粒细胞、嗜碱性粒细胞)和无颗粒白细胞(包括淋巴细胞和单核细胞)。
中性粒细胞是白细胞中数量最多的,占50-70%。它们具有很强的吞噬能力,是机体对抗细菌感染的第一道防线。当身体某处发生感染时,中性粒细胞会迅速从血液中穿过血管壁,聚集到感染部位,吞噬并消灭病原体。这个过程被称为趋化作用。
淋巴细胞占白细胞的20-40%,是获得性免疫的主要执行者。淋巴细胞包括T细胞、B细胞和自然杀伤(NK)细胞。B细胞能够产生抗体,T细胞则负责细胞免疫,NK细胞可以直接杀死病毒感染的细胞和肿瘤细胞。
血小板与止血
血小板实际上是细胞碎片,由骨髓中的巨核细胞脱落形成,直径仅2-4微米。正常人每微升血液中含有15-30万个血小板。尽管体积微小,血小板在止血过程中却发挥着至关重要的作用。
当血管受损时,血小板会经历三个阶段的变化:首先是粘附,血小板粘附在受损血管壁的胶原纤维上;然后是聚集,已粘附的血小板释放ADP等化学物质,吸引更多血小板聚集;最后是释放反应,血小板释放凝血因子,启动凝血过程。
整个止血过程就像是抢险救灾:血小板是第一批到达现场的“消防员”,它们迅速聚集形成初步的“临时堤坝”(血小板栓);随后纤维蛋白原转化为纤维蛋白,编织成网状结构,将血小板和红细胞牢牢固定,形成稳固的“永久堤坝”(血凝块)。
心脏的结构与泵血功能
心脏是循环系统的动力泵,它位于胸腔中部偏左,大小约相当于本人的拳头,重量约250-350克。成年人的心脏每天跳动约10万次,泵出的血液总量可达7000-8000升,相当于60个大浴缸的水量。如此巨大的工作量,心脏却能持续工作70-80年而不停歇,堪称人体内最勤劳的器官。
心脏的结构特点
心肌细胞通过闰盘紧密连接,使整个心肌层在功能上表现为一个整体。当心脏的一部分开始收缩时,收缩会迅速传遍整个心房或心室,这种特性被称为功能性合胞体。
心脏的供血由冠状动脉系统完成。冠状动脉起源于主动脉根部,分为左冠状动脉和右冠状动脉。左冠状动脉又分为前降支和回旋支,主要供应左心室;右冠状动脉主要供应右心室和部分左心室后壁。心肌虽然每时每刻都在泵血,但它本身的供血主要发生在心室舒张期,因为此时冠状动脉的血流阻力最小。
心肌的电生理特性
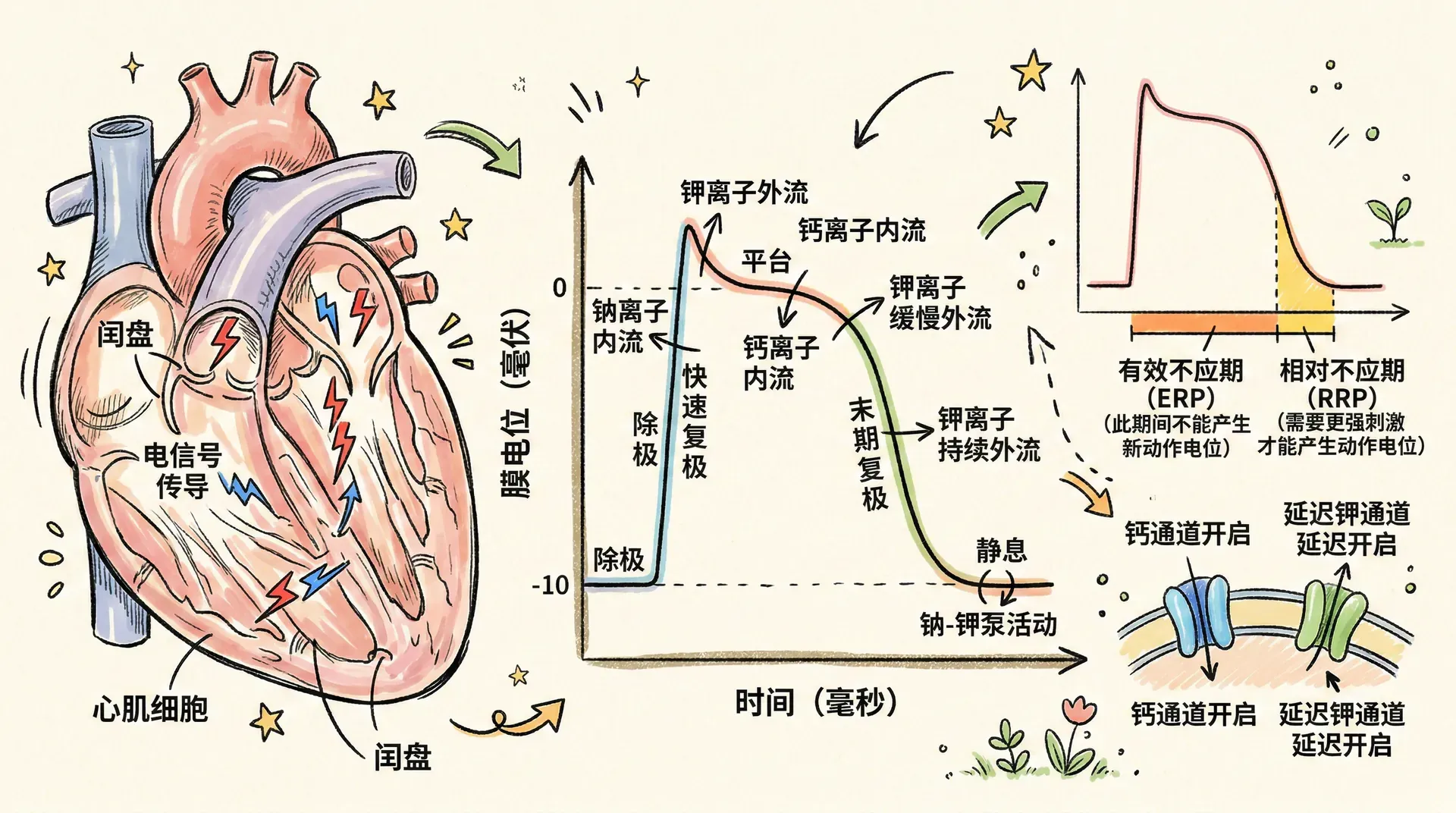
心脏能够有节律地自主跳动,这是因为心肌具有自律性、传导性、兴奋性和收缩性四大生理特性。其中自律性是指某些心肌细胞能够自动产生节律性兴奋的特性。
具有自律性的心肌细胞主要分布在特殊传导系统中,包括窦房结、房室结、房室束(希氏束)及其分支(左束支和右束支)、浦肯野纤维。这些结构构成了心脏的起搏传导系统。
窦房结位于右心房与上腔静脉入口交界处,是正常情况下心脏的起搏点。窦房结细胞具有最高的自律性,能够自发产生每分钟60-100次的节律性兴奋。这些兴奋沿着特定的传导路径传播:窦房结→心房肌→房室结→房室束→左右束支→浦肯野纤维→心室肌。
整个传导过程耗时约0.2秒。其中房室结传导速度最慢,这种延搁使心房有足够的时间完成收缩,将血液充分泵入心室,然后心室才开始收缩。这就像接力赛跑中的交接棒,必须有一个短暂的停顿,确保前一棒完成任务后,后一棒才能出发。
从图中可以看出,窦房结的自律性最高,因此正常情况下它控制着整个心脏的节律。如果窦房结功能出现障碍,房室结可以作为备用起搏点,但心率会下降到每分钟40-60次,患者会感到乏力、头晕。这时就需要安装人工心脏起搏器来维持正常心率。
心脏的泵血过程
注:静息状态下,心动周期总时长约0.8秒,心率约75次/分钟。
正常成年人的心输出量约为5升/分钟,剧烈运动时可增加到25-30升/分钟,这主要通过增加心率和每搏输出量来实现。
心输出量是评价心脏泵血功能的重要指标,它等于每搏输出量与心率的乘积。每搏输出量是指一侧心室每次收缩射出的血量,正常约为70毫升。心输出量受到前负荷(心室舒张末期容积)、后负荷(心室射血时的阻力)、心肌收缩力和心率四个因素的影响。
心动周期与心电图
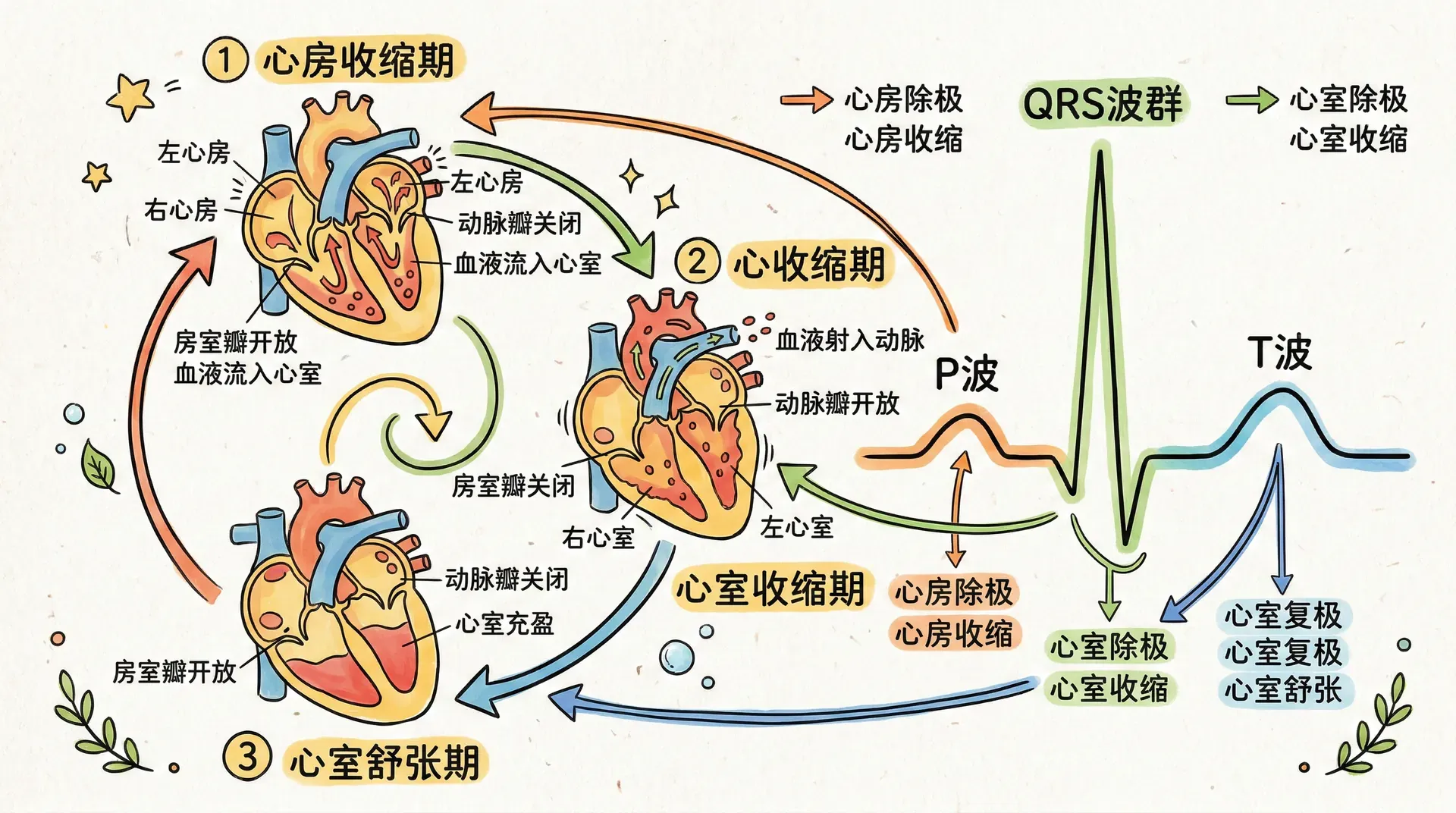
心动周期的时相分析
理解心动周期的各个时相,需要同时关注心房、心室、瓣膜和血管压力的变化。这就像观看一场精心编排的交响乐演出,每个乐器部分都要在恰当的时刻加入或停止,才能奏出和谐的乐章。
在心室收缩期,首先是等容收缩期(约0.05秒)。此时房室瓣和半月瓣都处于关闭状态,心室就像一个密闭的压力室,心室肌的收缩使心室内压急剧升高,但心室容积不变。左心室压力从舒张末期的5-10 mmHg迅速上升到80 mmHg左右。
当左心室压力超过主动脉压力(约80 mmHg)时,主动脉瓣开放,进入射血期(约0.25秒)。射血期又分为快速射血期和减慢射血期。快速射血期约占射血期的前1/3时间,但射出的血量却占全部射血量的2/3。此时左心室压力继续升高达120-140 mmHg的峰值,主动脉压力也随之升高。
心室舒张期开始时,心室肌停止收缩并开始舒张,心室内压力迅速下降。当左心室压力低于主动脉压力时,主动脉瓣关闭,进入等容舒张期(约0.08秒)。这个阶段与等容收缩期相似,所有瓣膜都关闭,心室内压力迅速下降,但容积保持不变。
当心室压力降至低于心房压力时,房室瓣开放,进入充盈期(约0.37秒)。充盈期分为快速充盈期、减慢充盈期和心房收缩期。快速充盈期约占舒张期的前1/3时间,约有70-80%的血液在这个阶段流入心室。这是因为心室经过有力收缩后,弹性回缩产生了一定的“抽吸”作用,有利于血液快速流入。
这张压力-时间图清晰地展示了心动周期中各腔室的压力变化。注意左心室压力的两个“平台”:
-
第一个平台对应等容收缩期
-
第二个对应射血期
主动脉压力相对平缓,因为动脉壁的弹性可以缓冲心室射血造成的压力波动,这对维持持续稳定的血流至关重要。
心电图的产生与分析
心电图(ECG/EKG)通过体表电极记录心脏电活动的变化,能够全面反映心脏兴奋的产生、传播与恢复过程。临床中,常在四肢和胸部贴电极,捕捉心脏电信号。
标准心电图主要包括P波、QRS波群和T波三种波形。P波代表心房除极,QRS波群反映心室除极,T波则表示心室复极。P波时限约0.08-0.11秒,幅度约0.25 mV;QRS波群时限0.06-0.10秒,幅度较大(1-1.5 mV),时限超过0.12秒提示室内传导障碍(如束支阻滞);T波时限约0.10-0.25秒。正常T波与QRS主波方向一致,若倒置或低平,常见于心肌缺血、电解质紊乱等,高尖T波多提示高钾血症。
P波和QRS波群间隔为P-R间期(自P波起点到QRS起点),正常为0.12-0.20秒,代表兴奋从窦房结至心室传播所需时间;其延长见于房室传导阻滞,缩短常见于预激综合征。
QRS波群后,S波到T波间为S-T段,反映心室完全除极到复极开始前的状态。如S-T段抬高,见于急性心肌梗死:
S-T段抬高是急性心肌梗死的重要心电图表现,如果伴有胸痛,应立即就医,开通阻塞冠状动脉。
QRS起点至T波终点为Q-T间期(约0.36-0.44秒),代表心室电活动的全过程。Q-T间期随心率变化而改变,显著延长提示危险的心律失常风险(如尖端扭转型室速)。
心电图除判断心律失常(如房颤、传导阻滞)外,还可反映心脏结构和功能改变:如左心室肥厚时QRS电压增高,右心室肥厚右胸导联R波增高,心房增大则P波形态/时限异常,心肌梗死可出现病理性Q波等特征性改变。
血管系统与血压调节
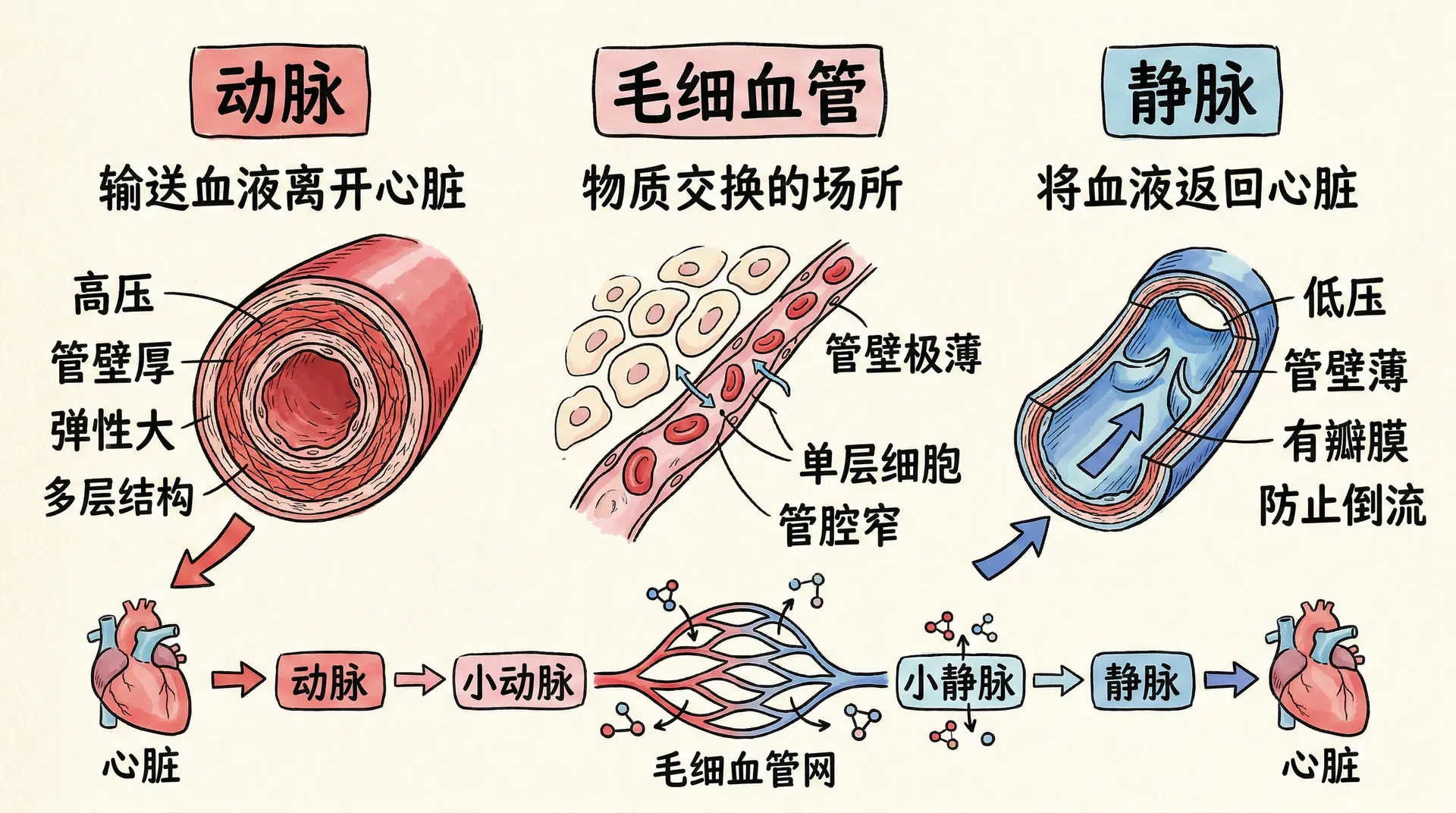
血管的结构与功能分类
血管系统是血液运输的管道网络,包括动脉、毛细血管和静脉三大类。这个网络如果首尾相连,总长度可达10万公里,足够绕地球两圈半。不同类型的血管在结构和功能上各有特点,共同完成血液循环的使命。
动脉负责将心脏射出的血液输送到全身各处。根据口径大小和功能特点,动脉可分为大动脉(弹性动脉)、中动脉(肌性动脉)和小动脉。主动脉和肺动脉等大动脉的管壁富含弹性纤维,当心室收缩时,动脉壁扩张储存一部分血液;当心室舒张时,动脉壁弹性回缩,继续推动血液前进。这种“弹性储器”作用使得血流从心脏间断的射血变成血管内持续的血流。
中等动脉的管壁平滑肌较多,可以通过收缩或舒张调节血流分配。小动脉和微动脉的管壁平滑肌更加发达,它们是调节器官血流量和外周阻力的主要部位。当小动脉收缩时,血流阻力增大,血压升高;当小动脉舒张时,阻力减小,血压下降。
毛细血管是连接动脉和静脉的桥梁,也是物质交换的场所。毛细血管管壁极薄,仅由一层内皮细胞和基膜组成,厚度不到1微米。毛细血管数量巨大,全身约有100-400亿条毛细血管,总表面积约500-700平方米,相当于一个篮球场。血液在每个毛细血管内流动的时间约1-2秒,在这短暂的时间内,氧气、营养物质、代谢废物等通过扩散、滤过等方式完成交换。
静脉负责将血液从组织器官输送回心脏。静脉的数量比相应的动脉多,管径也更大,因此静脉系统的总容量约为动脉系统的3-4倍。正常情况下,约60-70%的血液容纳在静脉系统中,静脉因此被称为“容量血管”。
静脉管壁薄,弹性小,易受外力影响而发生变形。四肢静脉,特别是下肢静脉内有许多成对的半月形静脉瓣,它们只允许血液向心脏方向流动,防止血液倒流。当你长时间站立时,下肢静脉血液回流受阻,静脉压力增高,可能导致下肢肿胀。这时如果活动一下腿部肌肉,肌肉收缩时挤压静脉,配合静脉瓣的作用,可以促进静脉血液回流,这被称为“肌肉泵”作用。
血压的形成与影响因素
血压是血液对血管壁的侧压力。我们通常所说的血压指的是动脉血压。动脉血压呈周期性波动,心室收缩时动脉血压达到最高值,称为收缩压(高压),正常值约120 mmHg;心室舒张时动脉血压下降到最低值,称为舒张压(低压),正常值约80 mmHg。收缩压与舒张压的差值称为脉压,正常约40 mmHg。平均动脉压等于舒张压加上1/3脉压,约为93 mmHg。
血压的形成有两个基本条件:一是心脏射血,这是血压形成的动力;二是外周阻力,这是维持舒张压的重要因素。如果心脏停止射血,血压会在数秒内降至零;如果外周阻力消失,也不能形成和维持正常血压。
影响动脉血压的因素主要有五个:
- 第一是心输出量,心输出量增加时,收缩压升高更明显。
- 第二是外周阻力,外周阻力增大时,舒张压升高更明显。
- 第三是大动脉弹性,大动脉弹性降低(如动脉硬化)时,收缩压升高,舒张压降低,脉压增大。
- 第四是循环血量,失血或脱水导致循环血量减少时,血压下降。
- 第五是血液粘滞度,血液粘滞度增加时,外周阻力增大,血压升高。
高血压的诊断标准是收缩压≥140 mmHg和/或舒张压≥90 mmHg。中国目前约有2.45亿高血压患者,但知晓率、治疗率和控制率都不理想。长期高血压会损害心、脑、肾等重要器官,因此定期监测血压、及时发现和治疗高血压至关重要。
动脉血压的测量
临床上常用间接测压法测量肱动脉血压。测量时,将袖带缚在上臂,通过充气使袖带内压力超过收缩压,此时肱动脉被完全阻断,听诊器在肘窝部听不到血流音。然后缓慢放气,当袖带压力降至略低于收缩压时,血液冲过被压迫的血管,产生湍流,听诊器可以听到第一个脉搏音(称为柯氏音),此时袖带压力读数即为收缩压。
继续放气,柯氏音逐渐增强然后减弱。当袖带压力降至等于舒张压时,血管不再受压迫,湍流消失,柯氏音突然变弱或消失,此时袖带压力读数即为舒张压。这种方法简便实用,但也有一些注意事项:袖带宽度应为上臂周径的2/3,袖带过窄会使测得血压偏高;测量前应休息5-10分钟;首次测量应测双侧上臂血压。
血压在一天中会有波动,通常早晨6-10时和下午4-8时有两个高峰,夜间2-3时最低。血压还受情绪、运动、进食等多种因素影响。因此诊断高血压需要在非同日测量血压三次,取其平均值。现在也可以采用24小时动态血压监测,更全面地评估血压水平和昼夜节律。
循环系统的神经与体液调节
循环系统的功能会根据机体需要不断调节,而这种调节主要依赖神经和体液两个层面的密切配合,共同保障血液循环的动态平衡。
神经调节
循环系统的神经调节主要通过自主神经系统(交感和副交感神经)完成。两者作用相反,通过平衡调节心脏和血管功能。
安静时心脏以迷走神经张力为主,受过训练的运动员心率甚至可低至每分钟50次,表明心功能良好。
心血管中枢位于延髓,感受和整合高级中枢(如大脑皮层、下丘脑)及外周感受器信息,发出调节指令。
- 压力感受性反射:最关键的反射,颈动脉窦和主动脉弓能感受血压变化。血压升高→感受器兴奋,迷走活动增强、交感抑制,心率和外周阻力下降,血压回降(负反馈)。如直立时压力反射可迅速维持正常血压,反射障碍会导致直立性低血压。
- 化学感受性反射:颈动脉体和主动脉体感受氧分压降低、CO₂升高等。当缺氧或CO₂升高时,促使呼吸加深加快、心率和血压上升,特别在紧急缺氧状态下更明显。
图示:压力感受性反射能平稳血压变化,如功能障碍将导致血压剧烈波动。
体液调节
体液调节指激素和局部化学物质对循环的调控,速度较慢但影响持久,适合长期调节。
- 肾上腺素/去甲肾上腺素:由肾上腺髓质分泌。肾上腺素主要促进心脏兴奋(β1),骨骼肌血管舒张(β2),也可收缩内脏、皮肤血管(α)。去甲肾上腺素以收缩全身血管(α)为主,显著升高血压。
- RAAS系统(肾素-血管紧张素-醛固酮):长期调节血压至关重要。肾脏分泌肾素催化生成血管紧张素II,强力收缩血管且促进醛固酮分泌,增加钠水潴留和血容量,从而升高血压。
常用降压药(ACEI、ARB)可阻断RAAS系统,既降压又保护心肾功能。
抗利尿激素(又称血管加压素)在体内渗透压升高或血容量下降时分泌,其主要作用是减少尿量、维持体内血容量,必要时还能收缩血管,导致血压上升。
心房钠尿肽(ANP)则在心房扩张时分泌,可以扩张血管、降低血压,并促进排钠排水,同时抑制RAAS系统的激素分泌。ANP与RAAS系统作用相反,通过这种机制实现体液和血压的动态平衡。
局部化学物质如前列腺素(PGI₂、PGE₂)和一氧化氮(NO)具有舒张血管、降低血压的作用;而TXA₂和内皮素则相反,它们能收缩血管、升高血压。在临床上,某些药物如硝酸甘油可通过增强NO的作用扩张血管、缓解心绞痛。值得注意的是,内皮素升高常见于高血压、动脉硬化等疾病状态,对病理性血管收缩有重要影响。
总之,神经调节反应快,适合应对短期血压波动;体液调节慢但作用持久,两者各司其职、协同合作,高效调节和保持循环的动态稳定。
本节练习
一、选择题
1. 关于血液组成的描述,下列哪项是正确的?
A. 血浆约占血液总量的45%
B. 红细胞比容正常值约为55%
C. 血浆蛋白主要由肝脏合成
D. 血小板是一种完整的细胞
答案:C
解析: 血浆约占血液总量的55%,红细胞比容(血细胞所占比例)约为45%,所以A、B选项错误。血浆蛋白(白蛋白、球蛋白、纤维蛋白原)主要由肝脏合成,所以C选项正确。血小板不是完整的细胞,而是由骨髓巨核细胞脱落形成的细胞碎片,所以D选项错误。此题考查血液的基本组成和血浆蛋白的来源,是血液生理的基础知识。
2. 氧合血红蛋白解离曲线呈S形的生理意义是什么?
A. 使血红蛋白在肺部更易与氧结合,在组织处更易释放氧
B. 使血红蛋白在肺部和组织处与氧的亲和力相同
C. 防止血红蛋白与一氧化碳结合
D. 增加血液的缓冲能力
答案:A
解析: S形曲线的特点是:在氧分压高的肺部(约100 mmHg),曲线处于平台段,血红蛋白饱和度达98%,即使氧分压略有下降也不会明显影响氧合;在氧分压低的组织处(约40 mmHg),曲线处于陡峭段,氧分压小幅下降就能释放大量氧气。这种特性保证了氧气的高效结合和释放。此题考查对氧合血红蛋白解离曲线的理解,属于呼吸生理和血液生理的交叉知识点。
3. 心动周期中,房室瓣关闭发生在哪个时期?
A. 心房收缩期开始时
B. 心室等容收缩期开始时
C. 心室射血期开始时
D. 心室等容舒张期开始时
答案:B
解析: 心室开始收缩时,心室内压力迅速升高。当心室压力超过心房压力时,房室瓣关闭,产生第一心音,此时进入等容收缩期。所以房室瓣关闭发生在等容收缩期开始时。此题考查心动周期各时相与瓣膜活动的关系,需要理解压力变化与瓣膜启闭的因果关系。
4. 正常成年人的收缩压主要取决于什么因素?
A. 外周阻力
B. 心输出量
C. 血液粘滞度
D. 大动脉弹性
答案:B
解析: 收缩压主要反映心室收缩时射入主动脉的血量,因此主要取决于心输出量(特别是每搏输出量)。心输出量增加时,收缩压升高更为明显。外周阻力主要影响舒张压,大动脉弹性降低会使脉压增大(收缩压升高、舒张压降低),血液粘滞度影响外周阻力进而影响舒张压。此题考查影响动脉血压的因素,需要区分不同因素对收缩压和舒张压的影响。
5. 压力感受性反射的生理意义是什么?
A. 调节呼吸运动
B. 维持动脉血压相对稳定
C. 调节体温
D. 促进血液凝固
答案:B
解析: 压力感受性反射是最重要的心血管反射,通过负反馈机制快速调节心率、心输出量和外周阻力,使升高或降低的血压恢复到正常水平,维持动脉血压的相对稳定。当血压升高时,反射性引起心率减慢、外周血管舒张,使血压下降;当血压降低时,反射性引起心率加快、外周血管收缩,使血压升高。此题考查神经调节机制的生理意义。
二、问答题
1. 请说明心脏泵血功能是如何实现的,并解释心输出量受哪些因素影响?
答案:
心脏泵血功能的实现机制:心脏通过有节律的收缩和舒张,配合瓣膜的单向开放,实现泵血功能。一个完整的心动周期包括:(1)心房收缩,将血液泵入心室,占心室充盈量的20-30%;(2)心室收缩,房室瓣关闭(产生第一心音),心室内压升高;(3)等容收缩期,所有瓣膜关闭,心室压力急剧上升;(4)射血期,半月瓣开放,血液射入动脉;(5)等容舒张期,半月瓣关闭(产生第二心音),心室压力快速下降;(6)充盈期,房室瓣开放,血液流入心室。
影响心输出量的因素:心输出量=每搏输出量×心率,主要受四个因素影响:(1)前负荷(心室舒张末期容积):在一定范围内,前负荷增加使心肌纤维初长度增加,收缩力增强;(2)后负荷:主要指射血时的阻力,后负荷过大会减少每搏输出量;(3)心肌收缩力:受交感神经、肾上腺素等因素调节;(4)心率:在一定范围内心率加快可增加心输出量,但过快会缩短充盈时间,反而使心输出量减少。
2. 什么是肾素-血管紧张素-醛固酮系统(RAAS)?它在血压调节中发挥什么作用?
答案:
肾素-血管紧张素-醛固酮系统(RAAS)是调节血压和体液平衡的重要激素系统。其主要组成包括肾素、血管紧张素(主要是血管紧张素Ⅱ)和醛固酮。
RAAS系统的激活过程:
(1)当体内有效循环血量减少、血压下降或肾灌注不足时,肾小球近端的近球细胞分泌肾素;
(2)肾素将血浆中的血管紧张素原(水解自肝脏分泌)转变为血管紧张素Ⅰ;
(3)血管紧张素Ⅰ在肺、肾等组织内通过血管紧张素转化酶(ACE)转变为有生理活性的血管紧张素Ⅱ;
(4)血管紧张素Ⅱ收缩小动脉、提高外周阻力,使血压升高,并刺激肾上腺皮质分泌醛固酮;
(5)醛固酮促进肾小管重吸收钠和水,排钾保钠,使体液容量增加,进一步升高血压。
生理作用和意义:
RAAS系统可以通过升高外周阻力和增加血容量,协同调节和维持动脉血压的稳定,对抗低血压和低血容量状态。同时,该系统与高血压、心衰等疾病密切相关,是相关疾病治疗的重要靶点。