泌尿系统与体液平衡
在我们的日常生活中,排尿是一项反复发生却常被忽视的生理活动。事实上,这一过程不仅仅是简单地将体内多余的液体排出体外,更是人体维持内环境稳态不可或缺的重要机制。泌尿系统的核心功能不仅体现在排出体内的代谢废物,如尿素、肌酐等,还承担着调节体液容量、渗透压与酸碱平衡的重任。每当机体面临不同的生理需求或外界环境变化时,泌尿系统都能通过灵活的调节方式做出迅速反应。
例如,在炎热的夏季,人体通过大量出汗丢失水分,肾脏会相应减少尿量,使尿液更为浓缩,以防止体内脱水;而在寒冷的冬季或一次性饮水较多时,出汗减少,血液稀释,肾脏则会增加尿量,使尿液变得稀释,从而及时排出体内多余的水分。正是这种对机体内环境的敏锐感知与调控,使得泌尿系统成为守护体液平衡、保障生命健康的重要屏障。
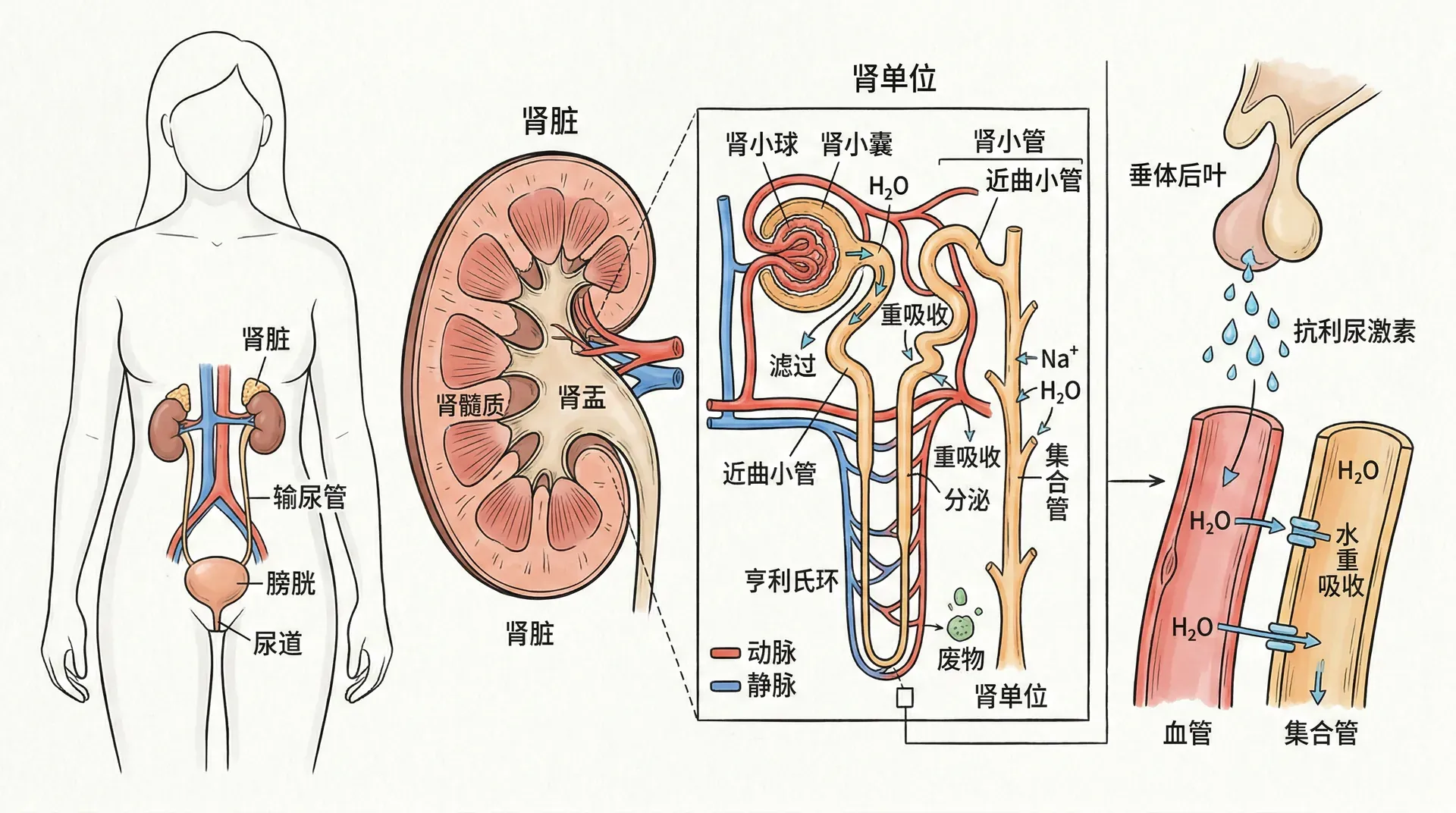
肾脏的结构与功能单位
肾脏是泌尿系统的核心器官,位于腹腔后壁脊柱两侧。成人肾脏大致有拳头大小,左肾通常比右肾略高。虽然两个肾脏仅占体重的0.5%左右,但接收心输出量的20-25%,显示其在内环境稳态维持中的重要作用。
肾脏的宏观结构
从外观上,肾脏呈蚕豆形,凹陷的一侧为肾门——血管、神经和输尿管的出入部位。纵切肾脏,可见其结构分为三层:
肾皮质和髓质均含有大量肾单位,这是肾脏的基本功能结构。
肾脏虽小但功能强大:每个肾脏约含有100万个肾单位,每天过滤血液总量可达180升,相当于全身血液循环过滤约40次,最终形成1.5升左右的尿液排出体外。
肾单位的精细结构
肾单位由肾小体和肾小管构成。肾小体位于皮质,执行血液的滤过功能;肾小管包括近端小管、髓袢(亨利袢)和远端小管,主要负责重吸收和分泌功能。
以下总结肾单位各部分的结构与主要功能:
肾脏的血液供应特点
肾脏的血液供应具有“双毛细血管网”特征:
- 第一网:肾小球毛细血管——执行滤过。
- 第二网:管周毛细血管——包绕肾小管,参与重吸收与分泌。
这种设计使肾小球内高血压,促进滤过;管周毛细血管低压,利于重吸收。
尿液的生成过程
尿液的生成涵盖三个连续步骤:肾小球滤过、肾小管及集合管重吸收、肾小管分泌。三步协同,有效排出代谢废物,保存有用物质,稳定内环境。
肾小球的滤过作用
肾小球滤过依赖于滤过膜结构和滤过压。血浆中的水和小分子物质滤入肾小囊腔,形成原尿。
滤过膜三层结构:
滤过膜的选择性:水、葡萄糖、氨基酸、尿素、肌酐等小分子物质可顺利通过,血细胞及多数大分子蛋白(>7万)被阻挡,从而保证血液成分相对稳定。
滤过压组成为:
正常成人肾小球滤过率(GFR)约125 mL/min,日滤过180升原尿。
常见影响因素举例:
- 血压升高 → GFR增加
- 入球小动脉收缩 → GFR降低
- 出球小动脉适度收缩 → GFR增加
- 严重肾损伤或炎症导致滤过膜面积/通透性下降 → GFR下降
肾小管和集合管的重吸收作用
原尿含丰富有用物质,需经肾小管和集合管重吸收,99%以上水及大部分营养物质得以保留。
下列表格梳理了肾小管不同部位的重吸收特点:
例如,正常血糖< 9-10 mmol/L时,葡萄糖几乎全被近端小管重吸收(无尿糖)。若高于肾糖阈,多余葡萄糖随尿液排出,产生糖尿。
降支对水通透,水外渗,液体浓度升高;升支对水不通透,但可主动外排Na+和Cl-,降低管内渗透压。这一逆流增倍机制帮助肾脏最大化尿液浓缩能力,如人在极度缺水时生成少量高浓度尿液。
远端小管与集合管对水/钠重吸收受抗利尿激素(ADH)和醛固酮调节。ADH增加水通透性,尿液浓缩;缺乏时水重吸收减少,尿液稀释。醛固酮促进钠重吸收和钾分泌。
肾小管的分泌作用
肾小管不仅重吸收,还能主动将某些代谢产物或离子从血液分泌进尿液,主要见于近端和远端小管。
氢离子的分泌有助于清除多余酸性产物,维持体液pH在健康范围。钾的分泌在调节心脏与神经功能中尤为关键,失衡可导致严重后果。
肾脏对水盐平衡的调节
人体的水盐平衡,是指机体摄入的水和电解质与排出量,始终保持动态平衡,以维持细胞外液容量和渗透压的相对稳定。肾脏通过调节尿液生成,是水盐平衡调节的核心器官。
水平衡的调节
正常成年人每天的主要“进出水量”一般如下所示:
肾脏能根据机体的需求调节尿量,当水摄入变化时,仍能维持水平衡——这也是其为何最为重要的原因。
下丘脑-垂体-肾脏轴是调节水平衡的主通路。下丘脑的渗透压感受器能敏锐感知血浆渗透压变化。当体内缺水致使渗透压升高时,感受器刺激神经垂体释放抗利尿激素(ADH)。ADH通过血流到达肾脏,在远端小管和集合管上皮的V2受体上发挥作用:它促使水通道蛋白2(AQP2)插入细胞顶端膜,提高对水的通透性,从而促进水的重吸收、减少尿量,最终使血浆渗透压恢复正常。
尿崩症的形成:若下丘脑/垂体病变导致ADH分泌不足(中枢性),或肾脏对ADH反应不敏感(肾性),患者每日尿量可高达数升乃至十几升,并伴极度口渴,此时需及时就医。
口渴中枢亦位于下丘脑。当血浆渗透压升高或血容量下降时,该中枢被激活,引发口渴感,促使个体积极饮水。这种行为调节与肾脏的再吸收调节相配合,共同维持水平衡。例如,夏天剧烈运动后,大量出汗造成水分流失,这时渗透压升高,一方面ADH分泌增加促水重吸收、减少尿量,另一方面口渴促主动饮水,使水平衡迅速恢复。
钠平衡的调节
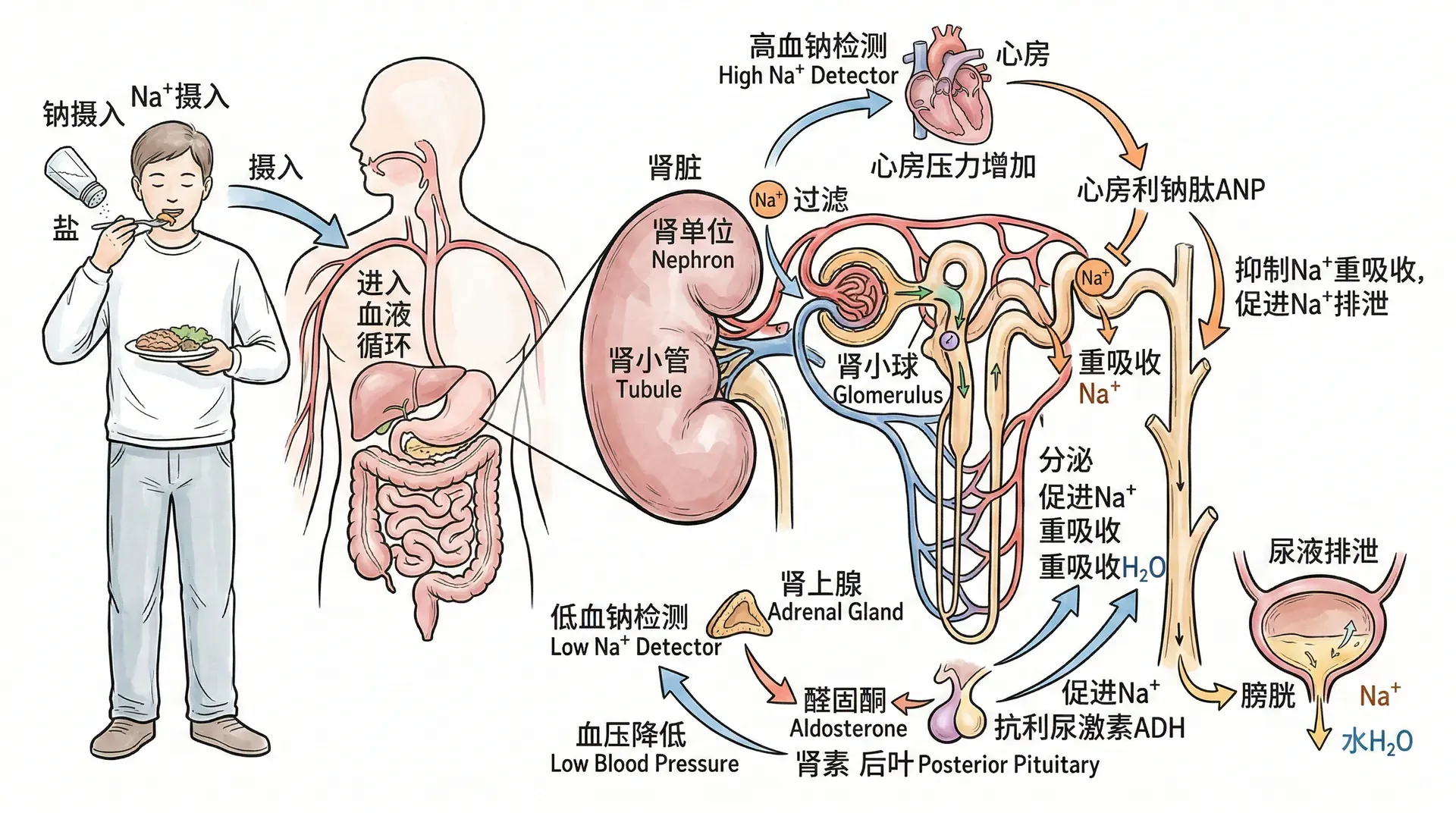
钠离子是细胞外液最主要阳离子,对维持体液容量和渗透压起到决定性作用。正常成年人每日通过饮食摄入6-10克食盐(100-170 mmol钠),几乎全部由肾脏排出。肾脏通过调节肾小管对钠的重吸收维持钠平衡。
下表总结了几类主要调节钠平衡的激素:
肾素-血管紧张素-醛固酮系统(RAAS)是钠平衡调节的核心机制。当血容量下降或血压下跌,肾脏近球装置的球旁细胞释放肾素。肾素促使血管紧张素Ⅰ生成后,转变为强效的血管紧张素Ⅱ,带来如下作用:
- 收缩小动脉,提高血压
- 促肾上腺皮质分泌醛固酮,增强钠重吸收
- 促神经垂体释放ADH
- 刺激口渴中枢
醛固酮在远端小管和集合管内,促进钠重吸收、钾分泌。钠经重吸收后水分也被动重吸收,最终使血容量升高、血压恢复。血容量恢复正常后,肾素减少,系统整体活性下降(负反馈)。
心房钠尿肽(ANP)则在血容量增多、心房扩张时分泌。其主要作用为抑制肾素分泌、减少醛固酮,且直接抑制肾小管对钠和水的重吸收,促进尿钠和尿量排出,从而降低血容量和血压。
钾平衡的调节
钾离子主要存在于细胞内(约150 mmol/L),而血浆仅3.5-5.5 mmol/L。维持血钾稳定,对神经-肌肉的兴奋性和心脏电活动至关重要。肾脏为主调节器官。
钾离子在肾脏的处理特点:
- 经肾小球滤过的钾,在近端小管和髓袢几乎全部重吸收
- 尿液中钾主要源于远端小管、集合管的主动分泌
钾的分泌调节主要受多种因素影响。其中最关键的是醛固酮。当血钾浓度升高时,会刺激醛固酮的分泌,进而显著增强肾脏对钾的排出。此外,尿流量的变化也影响钾的分泌,尿流速度增加时,排钾量也会随之增多(例如使用利尿剂时容易导致低钾)。酸碱平衡状态同样起作用,在酸中毒时肾脏的排钾减少,而碱中毒时则排钾增加。钠的摄入量也与钾排出有关,当体内摄入的钠较多时,钾的排出也会相应增加。
酸碱平衡的维持机制
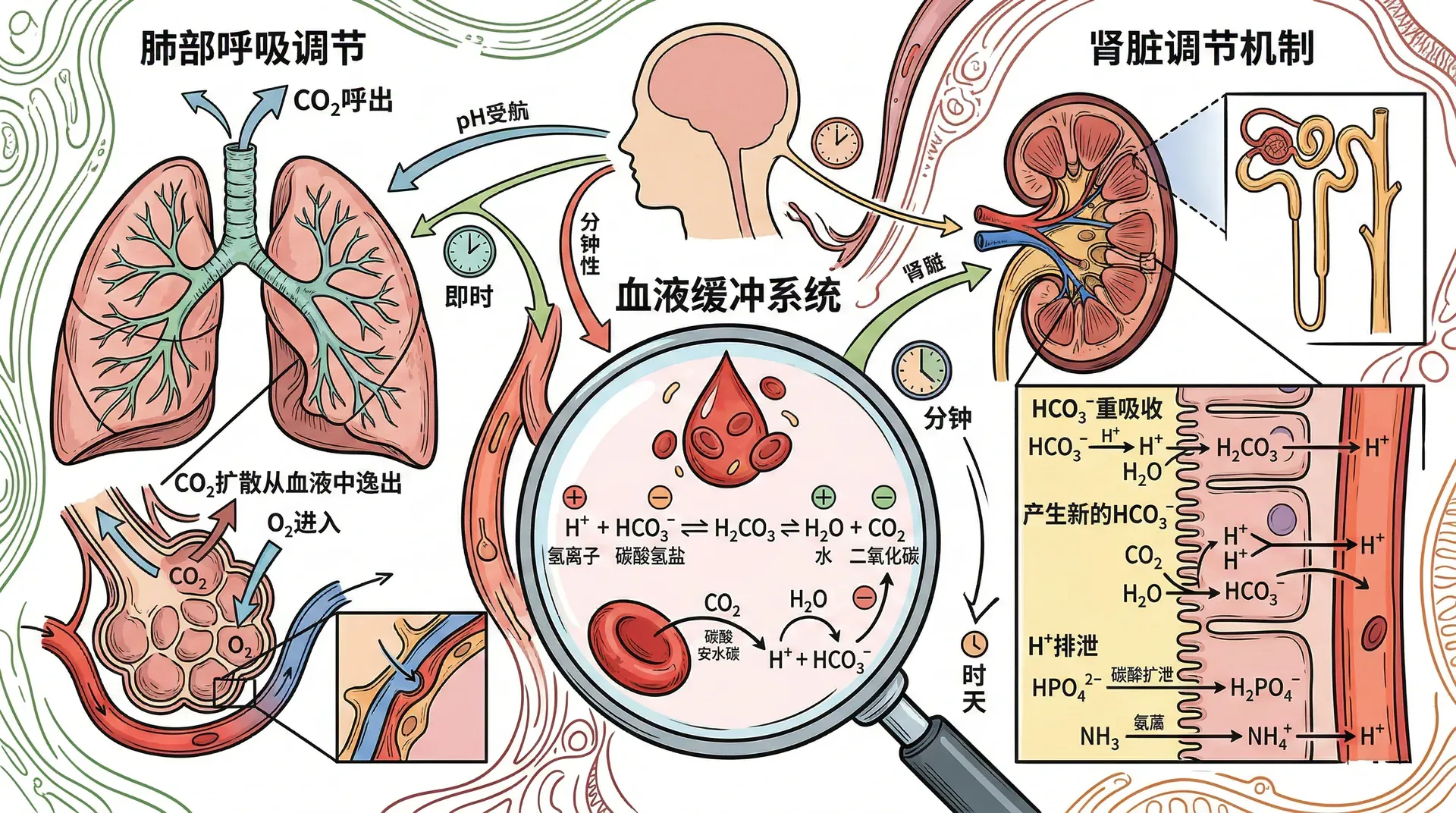
人体代谢过程不断产生酸性物质(如CO₂、乳酸、酮体等);食物中亦含酸、碱。机体通过多种机制调节血液pH在7.35-7.45的狭窄范围。肾脏对酸碱平衡的调节至关重要。
血液缓冲系统
血液主要三类缓冲系统:
当体内代谢产生酸进入血液,能被碳酸氢根中和,生成二氧化碳并经肺排出;而碱性负荷时,碳酸可解离出H⁺参与缓冲。
肺的调节作用
肺通过调节呼吸,排出CO₂,间接调节血中碳酸浓度和pH。当血液pH降低(酸中毒),呼吸中枢被刺激,呼吸加快、加深,CO₂排出增多,碳酸浓度下降,pH回升。反之碱中毒则减慢呼吸,CO₂潴留,碳酸浓度上升,pH下降。肺调节迅速(几分钟),但只能影响挥发性酸。
肾脏的调节作用
肾脏通过以下方式调节酸碱平衡:
- 分泌氢离子至肾小管腔
- 重吸收碳酸氢根进入血液
- 产生新碱储备(新生HCO₃⁻)
肾小管内H⁺的三种去向如下:
- 与HCO₃⁻结合,生成CO₂和H₂O(防止碱储备丢失,约4500 mmol/d HCO₃⁻滤过,85%在近端小管被重吸收)
- 与磷酸结合,生成可滴定酸(NaH₂PO₄,10-30 mmol/d随尿排)
- 与NH₃结合,生成NH₄⁺,以固定铵盐形式排出(氨缓冲,30-50 mmol/d,慢性酸中毒时显著增强)
肾脏调节酸碱平衡的特点:既能保留碳酸氢根(碱储备),又可通过分泌氢离子和生成氨有效排出酸。酸中毒时,肾脏可显著增加H⁺分泌、NH₃生成和可滴定酸排出,调节过程虽慢但非常彻底。
酸碱平衡紊乱
若调节机制失效,血液pH异常即为酸碱平衡紊乱。根据pH变化及原发环节,可分为:
排泄的激素调节
机体通过抗利尿激素(ADH)、醛固酮和心房钠尿肽(ANP)等多种激素的精密调控,协调肾脏对水、钠、钾等物质的排泄,从而维持内环境稳定。三者的功能互相补充、制约,共同保障水盐与酸碱平衡。
-
抗利尿激素(ADH) 由下丘脑合成、神经垂体分泌,是调节水平衡的核心激素。它增加远端小管和集合管对水的重吸收,使尿量减少。其分泌主要受血浆渗透压和血容量调控:渗透压升高或血容量减少均刺激ADH释放。ADH通过V2受体激活cAMP信号通路,使水通道蛋白-2插入管腔膜,提高膜对水的通透性;渗透压下降时,ADH减少,通道移除,水重吸收降低。
-
醛固酮 是肾上腺皮质分泌的主要调节钠钾平衡的激素,作用于远端小管和集合管。它促进钠离子重吸收、钾和氢离子分泌。醛固酮分泌受肾素-血管紧张素系统、血钾浓度主要调控,血容量减少或血钾升高时显著增加。由于需要调控相关基因转录、合成蛋白(如钠钾ATP酶、钠通道等),醛固酮起效较慢,但作用持久。
-
心房钠尿肽(ANP) 来自心房肌细胞,在血容量增多、心房扩张时分泌增加。ANP扩张入球小动脉、收缩出球小动脉,升高肾小球滤过率,抑制肾小管对钠和水的重吸收,促进尿钠和尿量增加,同时抑制肾素、醛固酮和ADH的分泌,并能舒张血管,整体降低血容量和血压。
这些激素相互协调。当失水时,ADH和醛固酮促进水钠重吸收共同保水;而血容量增多时,ANP促水钠排泄以纠正体液过多。此外,血管紧张素Ⅱ可既促醛固酮、又增强ADH作用;而ANP则“制动”三大保水激素。正因有这套动态调控网络,人体可有效应对各种内外变化,维持稳态。
总结
泌尿系统在维持机体内环境稳态中发挥着不可替代的作用。肾脏作为其核心器官,通过肾小球的滤过、肾小管的重吸收和分泌三个基本过程高效生成尿液,既能及时排出体内产生的代谢废物和有害物质,又能最大程度地保留水分和营养等有用成分。肾脏对水盐平衡的调节,主要依赖抗利尿激素、醛固酮和心房钠尿肽等多种激素的密切配合。这些激素分别作用于肾小管及集合管的不同部位,精确地调控水、钠、钾等电解质的重吸收与排泄,从而实现体液渗透压和容量的动态平衡。
在酸碱平衡调控方面,肾脏具备独特机制:不仅能够通过分泌氢离子、重吸收碳酸氢根离子和生成氨等多重方式,有效排出体内过多的酸性物质,还能在长期(数小时到数天)内对慢性酸碱负荷进行代偿,使血液pH值始终维持在正常范围。此外,泌尿系统与呼吸、消化等系统协同,参与机体整体的代谢调节。
总之,泌尿系统的多项功能密切衔接、相互协调,不仅为机体提供了强有力的废物排除和酸碱、电解质平衡机制,更为细胞的正常生命活动和新陈代谢提供了稳定的内环境保障,这对于机体健康和生命活动的持续至关重要。
本节练习
一、选择题
1. 关于肾小球滤过作用的描述,下列哪项是正确的?
A. 肾小球毛细血管血压约为60-70 mmHg,高于其他毛细血管
B. 肾小球由出球小动脉分支形成,这是其血压高的原因
C. 有效滤过压等于肾小球毛细血管血压减去血浆胶体渗透压
D. 肾小球滤过率不受血压变化的影响
答案:A
解析: 肾小球的血管排列是入球小动脉-毛细血管-出球小动脉,这种动脉-毛细血管-动脉的特殊结构使得肾小球毛细血管血压维持在较高水平(60-70 mmHg),为滤过提供充足的动力。选项B错误,肾小球由入球小动脉而非出球小动脉分支形成;选项C不完整,有效滤过压还需减去肾小囊内压;选项D错误,肾小球滤过率会受血压变化的影响。
2. 一位糖尿病患者的尿液检查发现含有大量葡萄糖。关于这一现象的解释,下列哪项是正确的?
A. 葡萄糖全部在肾小球被重吸收
B. 正常情况下尿液中不含葡萄糖是因为肾小球不滤过葡萄糖
C. 当血糖浓度超过肾糖阈时,尿液中会出现葡萄糖
D. 葡萄糖的重吸收是通过被动扩散实现的
答案:C
解析: 肾糖阈是指肾小管重吸收葡萄糖的最大能力,当血糖浓度超过9-10 mmol/L时,超过了肾小管的重吸收能力,多余的葡萄糖会随尿液排出,形成糖尿。选项A错误,葡萄糖主要在近端小管而非肾小球被重吸收;选项B错误,正常情况下葡萄糖被肾小球滤过但被肾小管完全重吸收;选项D错误,葡萄糖的重吸收是通过钠-葡萄糖同向转运体的主动转运实现的。
3. 抗利尿激素(ADH)发挥抗利尿作用的主要机制是什么?
A. 增加远端小管和集合管对水的通透性
B. 增加近端小管对钠离子的重吸收
C. 促进髓袢对水的重吸收
D. 增加肾小球的滤过率
答案:A
解析: 抗利尿激素(ADH)的主要作用部位是远端小管和集合管,它通过激活水通道蛋白-2,增加这些部位对水的通透性,促进水的重吸收,从而减少尿量、浓缩尿液。其他选项不是抗利尿激素的主要作用机制。
4. 醛固酮在维持钠钾平衡中的主要作用是什么?
A. 促进远端小管和集合管对钠离子的重吸收
B. 促进近端小管对葡萄糖的重吸收
C. 抑制髓袢对钠离子的重吸收
D. 促进肾小球的滤过作用
答案:A
解析: 醛固酮的主要作用部位是远端小管和集合管,它促进这些部位对钠离子的重吸收和钾离子的分泌。当血容量减少或血钾升高时,醛固酮分泌增加,通过保留钠离子和水分来恢复血容量,通过排出钾离子来降低血钾。其他选项不是醛固酮的主要作用。
5. 关于肾脏在酸碱平衡调节中的作用,下列哪项描述是正确的?
A. 氢离子主要通过肾小球滤过排出
B. 肾小管分泌的氢离子只能与碳酸氢根离子结合
C. 肾脏通过产生氨来增强排酸能力,特别是在慢性酸中毒时
D. 肾脏只能调节挥发性酸,不能调节非挥发性酸
答案:C
解析: 肾脏产氨是重要的排酸机制,氨主要由肾小管上皮细胞从谷氨酰胺脱氨基产生,在管腔中与氢离子结合形成铵离子排出。在慢性酸中毒时,肾脏产氨量可增加数倍,大大提高了排酸能力。选项A错误,氢离子主要通过肾小管分泌排出;选项B错误,氢离子还可与磷酸盐和氨结合;选项D错误,肾脏既能调节挥发性酸也能调节非挥发性酸。
二、问答题
1. 请阐述肾脏是如何维持机体水平衡的,包括主要的调节机制和激素的作用。
参考答案:
肾脏维持水平衡的机制主要包括以下几个方面:
渗透压感受机制: 下丘脑的视上核和室旁核存在渗透压感受器,能够感知血浆渗透压的变化。当血浆渗透压升高时(如失水),渗透压感受器受到刺激,促使神经垂体释放抗利尿激素。
抗利尿激素的调节: 抗利尿激素作用于远端小管和集合管,增加水通道蛋白-2在细胞膜上的表达,提高这些部位对水的通透性,促进水的重吸收,减少尿量,使血浆渗透压恢复正常。当血浆渗透压降低时,抗利尿激素分泌减少,水的重吸收减少,尿量增加。
口渴机制的配合: 当血浆渗透压升高或血容量减少时,口渴中枢兴奋,产生口渴感,促使人主动饮水。这种行为调节与肾脏的重吸收调节相配合,共同维持水平衡。
髓袢的逆流增倍作用: 髓袢通过降支重吸收水、升支重吸收钠离子,在肾髓质建立了一个渗透压梯度,为尿液的浓缩提供了条件,使肾脏能够根据机体需要调节尿液的浓度。
这些机制相互协调,使机体能够在不同的生理状态下维持水平衡。例如,在失水时通过减少尿量来保留水分;在摄入过多水分时通过增加尿量来排出多余的水分。
2. 请详细解释肾素-血管紧张素-醛固酮系统(RAAS)的工作原理,以及它在调节血压和水盐平衡中的作用。
参考答案:
肾素-血管紧张素-醛固酮系统(RAAS)是维持血压和水盐平衡的重要调节系统,其工作过程如下:
启动阶段: 当血容量减少、血压下降或血钠浓度降低时,肾脏近球装置的球旁细胞感受到这些变化,释放肾素进入血液。
级联反应: 肾素是一种蛋白水解酶,它作用于肝脏产生的血管紧张素原,将其水解为血管紧张素Ⅰ。血管紧张素Ⅰ在血管紧张素转换酶(ACE)的作用下转变为血管紧张素Ⅱ。
生理效应: 血管紧张素Ⅱ具有多种作用:一是直接收缩全身小动脉,迅速升高血压;二是促进肾上腺皮质分泌醛固酮;三是促进抗利尿激素的释放;四是刺激口渴中枢,促使饮水。
醛固酮的作用: 醛固酮作用于远端小管和集合管,促进钠离子的重吸收和钾离子的分泌。钠离子被重吸收后,水分也随之被动重吸收,从而增加血容量,使血压回升。
负反馈调节: 当血容量和血压恢复正常后,对肾脏的刺激减弱,肾素的分泌减少,通过负反馈机制使整个系统的活性降低。
临床意义: 这个系统在高血压、心力衰竭等疾病的发生发展中起重要作用。许多降压药物(如ACEI类、ARB类药物)就是通过阻断这个系统来发挥降压作用的。例如,ACEI类药物抑制血管紧张素转换酶,阻止血管紧张素Ⅱ的生成,从而降低血压。
RAAS系统体现了机体调节的复杂性和精密性,它通过激素级联放大效应和多靶点作用,实现了对血压和水盐平衡的有效调控。