人类对抗疾病的战争
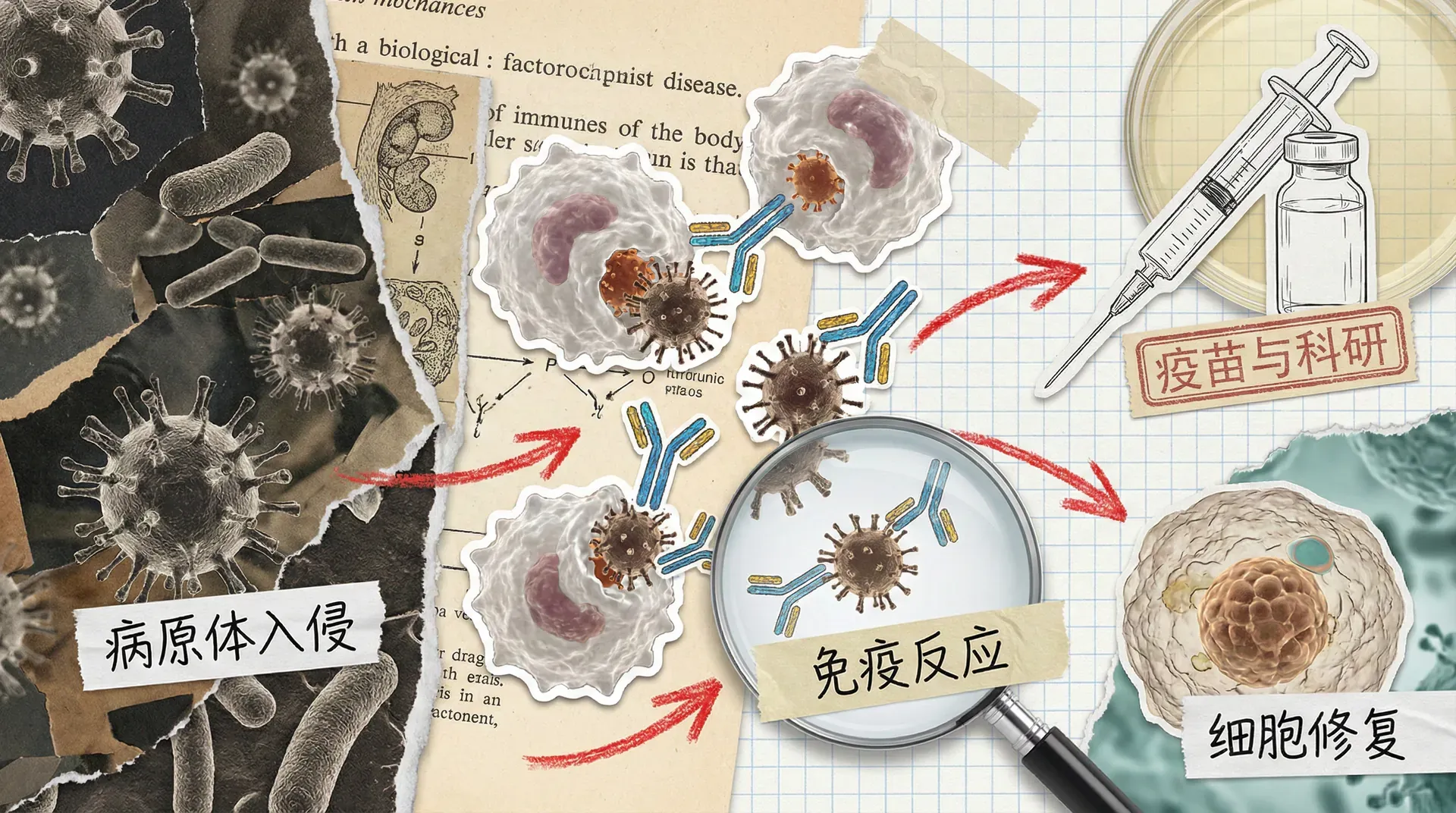
在生物学的发展长河中,有一个问题一直牵动着人类的命运:我们如何才能彻底战胜疾病?这个问题从来不仅仅是学者们的抽象思考,更与每个人的生死安危息息相关。每当科学理论有了新的突破,人类与疾病抗争的方式便会发生质的飞跃。理论的发现就像点燃了一把火,燃起技术创新和应用的燎原之势。而如果没有理论作为指引,人们只能在黑暗中反复摸索——经验积累缓慢,失败和教训往往远多于胜利。
疾病问题不仅仅是医生关心的,也是历史进步的重要推动力。很多科学革命、医学进步,其实都起源于人类对抗瘟疫的迫切需要。从最初的草药和民间疗法,到科学实验和理论研究,每一步都凝聚着无数人的心血与智慧。
疫苗接种的开端
直到十九世纪初,虽然医学取得了长足进步,但对于世界范围内肆虐的瘟疫与传染病,人类依然束手无策。在那些动荡的年代,天花以其极高的致死率和恐怖的外貌后遗症令无数人谈之色变。每三名感染者中便有一人死亡,即便幸存,脸上也常常会留下终身难愈的麻坑痕迹,影响人们的身体和心理健康。
在与天花的斗争初期,细心观察的人们发现了一个重要现象:得过天花的人通常不会再被感染。这一经验启发了人们尝试“预防性接种”,即通过主动让健康人感染轻症天花,换来长久免疫力。虽然听起来危险,但相比被动中招,这种方法无疑是一种主动防御。
中国的人痘接种与创新
中国在宋代便有以“人痘接种”防治天花的独特技术。到明清时期,这一方法在民间得到普及。医者会选择病人中症状最轻的痘痂,经过干燥、研磨,用银管将粉末吹入健康儿童的鼻腔内。甚至男女性别也要对应左或右鼻孔,以期效果最佳。这种方法虽存在引发并发症甚至死亡的风险,但确实显著降低了天花的发病率和死亡率。
下面梳理了中外不同接种法的对比:
清朝康熙年间,年幼的康熙皇帝曾感染天花侥幸存活,因此高度重视“人痘法”,不仅在宫廷推广,更派太医普及全国。到了十八世纪,这种方法随丝绸之路传至外邦,引发欧洲医学界震动,成为中西医学交流的重要篇章。
尽管人痘接种取得了巨大成效,但终究存在一定危险。真正意义上的突破,源于对常识的质疑和偶然中的科学洞察。
牛痘的发现与近代疫苗
无论在中国江南还是英国乡村,人们都注意到:长期挤奶的农妇极少罹患天花,哪怕得了牛身上的“牛痘”,也仅仅是轻微皮损。英国医学家爱德华·詹纳(Edward Jenner)正是据此进行实验,1796年首次用牛痘病毒为健康儿童接种并成功免疫天花。这一成果不仅彻底改变了免疫史,更把“疫苗”(vaccine)这个概念带进了世界。
19世纪,伴随更科学的疫苗理念,牛痘接种法也逐步传入中国。1805年英国医生皮尔逊将牛痘苗带入澳门,是牛痘首次进入中国。此后,广州、上海、厦门等地先后建立接种机构,新式医生沿沿海和内陆城市积极推广,大大降低了天花的影响和死亡率。
以表格回顾中西在接种法上的关键历史节点:
疫苗的原理,是让人体提前接触温和的病原体或其部分产物,从而激活免疫系统,让身体学会辨识和抵抗真正的感染威胁。这一机制也成为现代免疫学的理论基石。
这一原理极为深刻且宝贵,但也有明显局限——天花疫苗的成功并不能简单应用于所有传染病。原因很直接:十九世纪的人们仍不知道不同传染病的具体病因,也无力人为制造出安全的“温和版本”。只有揭示各种疾病的本质,掌握细致的微观致病机制,科学免疫的奇迹才能一再上演。人类与疾病的竞争史,正是在理论与实验的不断碰撞中,走向深刻与广阔。
疾病背后的微观世界
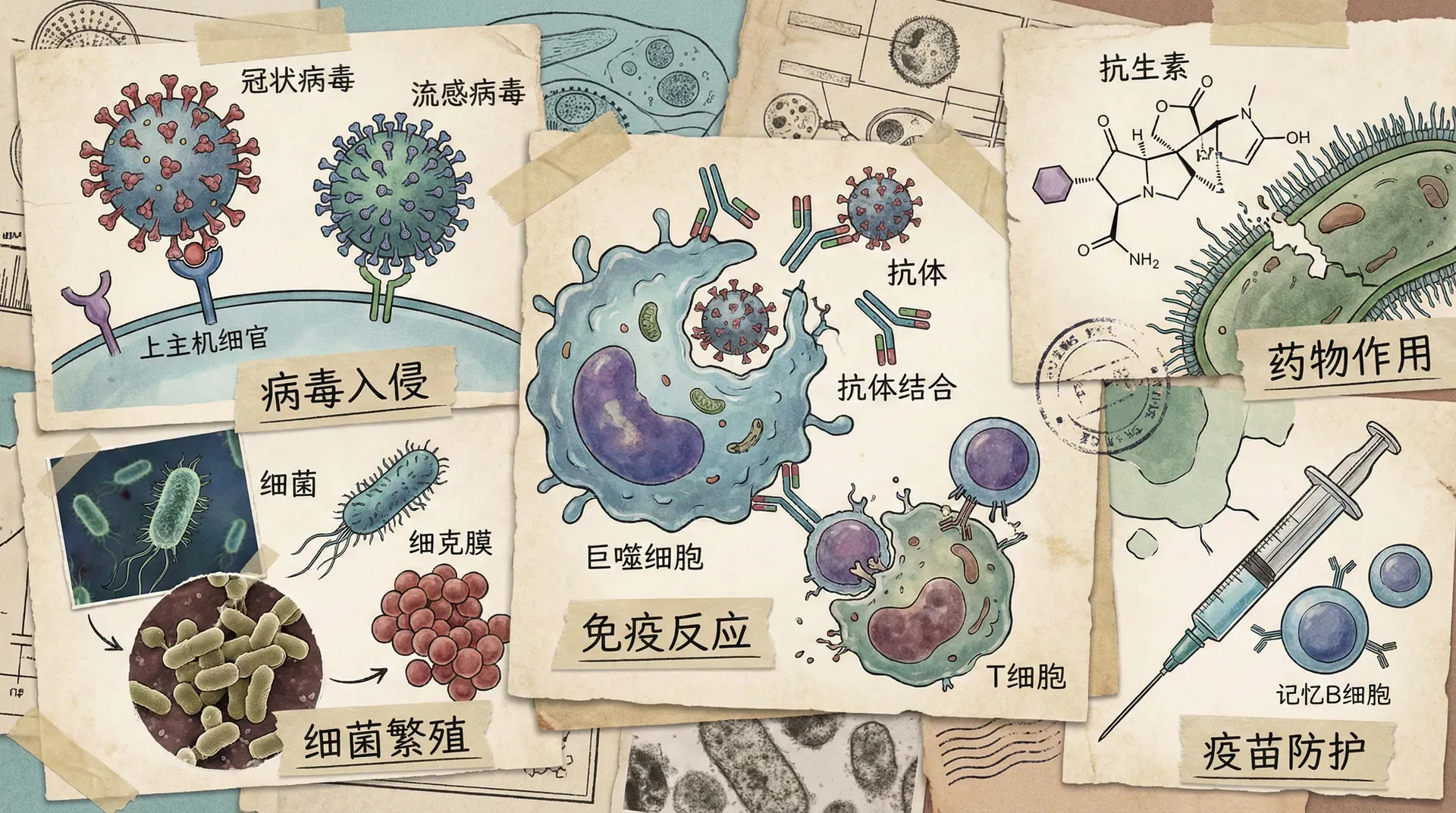
人类对疾病的本质理解,实现真正的飞跃,是源于对微观世界尤其是微生物的深度探索。十九世纪中叶,科学家在研究食物发酵和变质现象时,逐渐认识到:那些用肉眼看不见的生物,不仅能让食物腐败,也可能是造成疾病的根源。正是在这种“看不见的敌人”面前,人类打开了医学史的新篇章。
伍连德与东北鼠疫
1910年,东北地区爆发了剧烈的肺鼠疫。这场疫情最早在满洲里发生,很快蔓延至沿线城市,患者多在几日内发病身亡,疫情极其凶猛。为遏制瘟疫,清政府特聘剑桥医学博士伍连德主导防疫。
伍连德到达哈尔滨后,细致调查流行情况,发现许多患者与患病旱獭有直接接触,而医学检验显示患者的肺部组织中存在大量细菌。经过比对分析,伍连德据此判断:此次鼠疫主要由飞沫在人际间传播,而非单纯通过跳蚤叮咬。
基于病原和传播途径的科学判断,伍连德推行了一系列创新举措,包括:
- 医护全部佩戴改良口罩(后来被称为“伍氏口罩”),即早期现代医用口罩雏形
- 隔离患者及密切接触者
- 焚烧病人遗体、防止病菌扩散
- 每日消毒防疫,即便在零下三十多度的严冬中也不懈怠
在当时,主流观点认为鼠疫主要是通过跳蚤叮咬传播。伍连德提出的“飞沫为主传播”理论十分大胆前卫,幸好最终事实证明,这一战略显著遏制了疫情扩散。四个月后,六万多人丧生的疫情终被控制。伍连德总结出“找出病原体、切断传播途径、保护易感人群”的科学防控原则,这套逻辑,直到今天依然是传染病防控的核心方法。
伍连德东北鼠疫防控措施一览
从“洗手”到现代无菌医疗
鼠疫防控的成功,推动了对“传染源-传播途径-易感人群”三环节的重视。但医学进步并非一蹴而就。例如十九世纪中叶的欧洲医院,产妇因产褥热死亡率极高。一些医生注意到,接生前仔细洗手能大幅降低死亡率。但由于理论不足,这一做法长期未获广泛认可,甚至一度遭到质疑和嘲讽。
随着“细菌致病学说”逐步建立,医学界终于找到了科学依据。此后,不仅洗手,连器械高温消毒、敷料蒸汽处理、手术场所高标准无菌,都成为医疗常规。这些措施如今看来理所当然,在当年却全是突破。
- 典型流程: 医生洗手消毒 → 戴口罩和手套 → 手术器械高温灭菌 → 手术区无菌覆盖
- 实际成效: 手术感染率、产妇和重症患者死亡率大幅下降
到二十世纪初,随着现代医学教育在中国发展(如1906年协和医学堂成立),无菌理念被系统传授、普及入医学生操作训练。一代中国医学先驱也正是在这个背景下成长起来。
微生物、传播、疾病
不同传染病的致病微生物、传播方式和典型临床表现,成为后世传染病学的基础知识。下表列举部分典型病原与特点:
例如,霍乱典型爆发时城镇里居民因饮用受污染水源感染,短时间内腹泻、脱水甚至死亡;而结核病则往往慢性迁延,通过长时间咳嗽传播,最容易在拥挤环境中流行。
细菌理论的确立,将疾病看作“可识别、可干预的微观过程”,是医学史上最重大的突破之一。无菌手术、医院防控、药物开发……无不根源于对微生物本质的认知。如果细菌理论只带来了无菌操作,也已足以跻身人类医学史最重要的发现行列。
寻找致病“真凶”
随着微生物致病理论被逐渐接受,医学界面临的下一个挑战是:如何判定某种疾病到底由哪种特定细菌、病毒或寄生虫引起?面对千姿百态的微生物,寻找背后“元凶”绝非易事。
从混杂到纯净
早期研究中,科学家们只能在液体培养基中混养微生物。但液体中常常汇集了无数种细菌,杂乱难分。直到19世纪晚期,固体培养基(如明胶或琼脂)的发明,才让“单兵作战”的病原微生物逐一显现:
- 在固体培养基表面接种样本,细菌不会四处游走,而是留在原地生长。
- 单个细菌经过多轮分裂,发展成肉眼可见的菌落(colony)。
- 每个菌落理论上只由同一种细菌繁殖形成,只需挑取单独菌落再培养,即可获得纯种细菌。
这种方法极大推动了病原体的溯源。例如,分离肺结核病人痰液中的结核分枝杆菌、白喉患者咽拭子中的白喉杆菌,皆依赖这一技术。
液体培养混杂与固体纯培养
近代中国医学的推进
20世纪初,细菌学在中国医学教育体系中站稳脚跟。例如:
- 湘雅医学院(1906年)设有细菌学实验室,教授学生培养基制备、纯菌分离和显微观察。
- 北京协和医学院的实验室,1921年谢少文成功从伤寒患者血液中分离出纯伤寒杆菌。
不仅如此,随着医学家们的努力,多种主要致病菌逐步在中国本土被成功分离和保存,推动中国细菌学等生物医学的发展。
1928年,中央卫生实验院在南京创立,专门研究和保存各类病原菌,还承担疫苗研发和生产,为疾病预防奠定了坚实基础。
减毒疫苗的出现
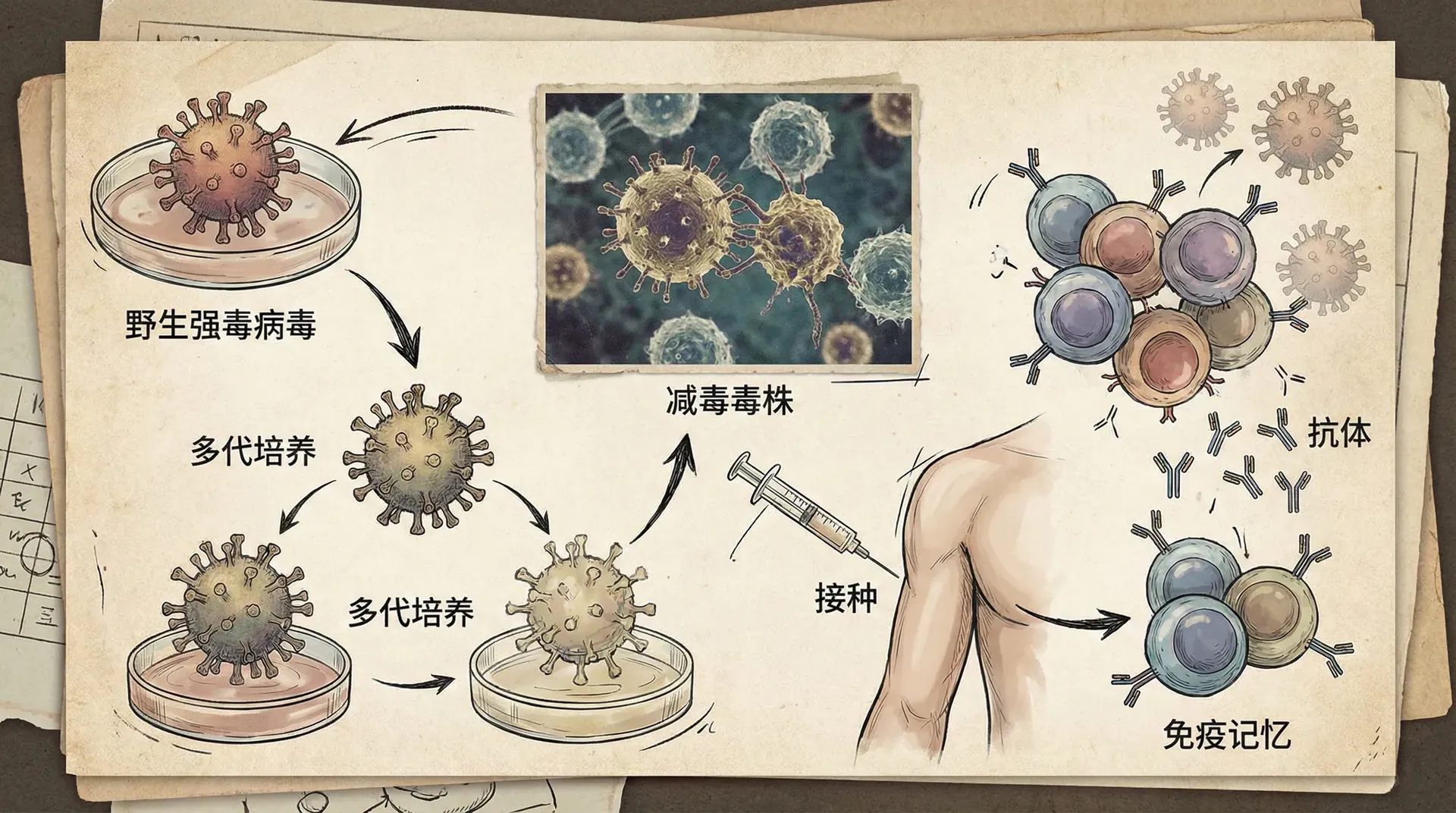
发现致病菌以后,科学家们很快想到:能否提前让人体“见识”这些微生物,从而获得对抗疾病的能力?天花疫苗的偶然成功,启发了对其他传染病疫苗的研发。
人工制造减毒疫苗的过程大致为:
- 让致病菌处于高温或不适宜环境中生长一段时间,逐步削弱其致病性;
- 或利用化学方法灭活其部分活性;
- 结果:这种“被驯服”的细菌不会致病,但可引发身体产生对抗特定细菌的抗体,有免疫效果。
1881年炭疽疫苗试验
- 一组羊注射了减毒炭疽杆菌,另一组未注射;
- 随后全部注射致命剂量的炭疽杆菌;
- 结果:前者全部存活,后者全部死亡。
这个实验轰动世界,人类首次真正主动“设计”出疫苗,显著削弱致命传染病的威胁。
中国的疫苗事业起步
1919年,北京中央防疫处成立,成为中国首个专门生产疫苗的机构,随后各地相继建立疫苗厂,首批制品包括天花、霍乱、伤寒和狂犬病疫苗。建国前后,国内已能生产十几种疫苗,随着推广,传染病流行得到显著遏制。
中国早期主要疫苗研发简表:
传播媒介与疾病流行
即使有了病原体的知识,疾病如何在人群传播依然需要深入理解。许多危险的传染病,其蔓延都离不开特殊的动物或昆虫“中介”——它们是名副其实的“疾病搬运工”。
蚊子与疟疾的漫长斗争
疟疾古称“打摆子”,在我国南北均有流行,尤以江南湿热地区严重。患者周期性高热、畏寒、剧汗,反复发作可损害体力乃至致命。
直到19世纪末,科学家们才揭示了疟疾的真正传播奥秘:原来导致疟疾的病原体是名为疟原虫的单细胞生物,它会寄生在人类的红细胞之中。然而,疟原虫并不能直接在人与人之间传播,它必须先在按蚊体内经历发育周期,再通过蚊子的叮咬感染人类。因此,疟疾的流行情况与蚊虫的密度及季节变化密不可分,只有在高发蚊虫的时期和地区,疾病才最为猖獗。
中国早期防控实例:
- 20世纪30年代,江苏、浙江已有社区群众组织灭蚊行动;
- 用煤油消灭幼蚊、清除积水、张挂蚊帐,大幅度减少了发病率。
- 例:1935年江苏南通某村,连续三年灭蚊,村内疟疾发病降幅超过七成。
疟原虫需要在蚊体内“成长”1-2周,期间气温、降雨、水体环境都可能影响最终的传播效果。所以,灭蚊不仅能直接减少叮咬,还能切断疟疾流行链条。
钉螺、血吸虫与“大鼓肚子病”
在江南水网地带,血吸虫病曾是严重公共卫生问题,患者往往腹部肿大(“大肚子病”),容易发展为肝硬化、腹水。
- 病因:日本血吸虫的幼虫(尾蚴)在水体中孵化,需在钉螺体内发育后,才能感染人;
- 传播环节:粪便→水体→螺→尾蚴→人体,形成“循环”;
- 防控关键:消灭钉螺、粪便管理、洁净用水。
中国自20世纪50年代起,在疟疾、血吸虫病疫区广泛开展灭蚊、灭螺与环境治理:
- 疟疾高发区大力推广青蒿素治疗以及灭蚊;
- 血吸虫病区填平沼泽、硬化渠道、粪便无害化,显著减低感染人数。
几十年持续努力,最终换来中国乃至全球公共卫生的巨大胜利。2021年,世界卫生组织正式宣布中国消除疟疾。现代防疫正是仰赖科学认识传播规律、针对传播媒介持续治理,才取得如此成就。
饮食中的健康密码
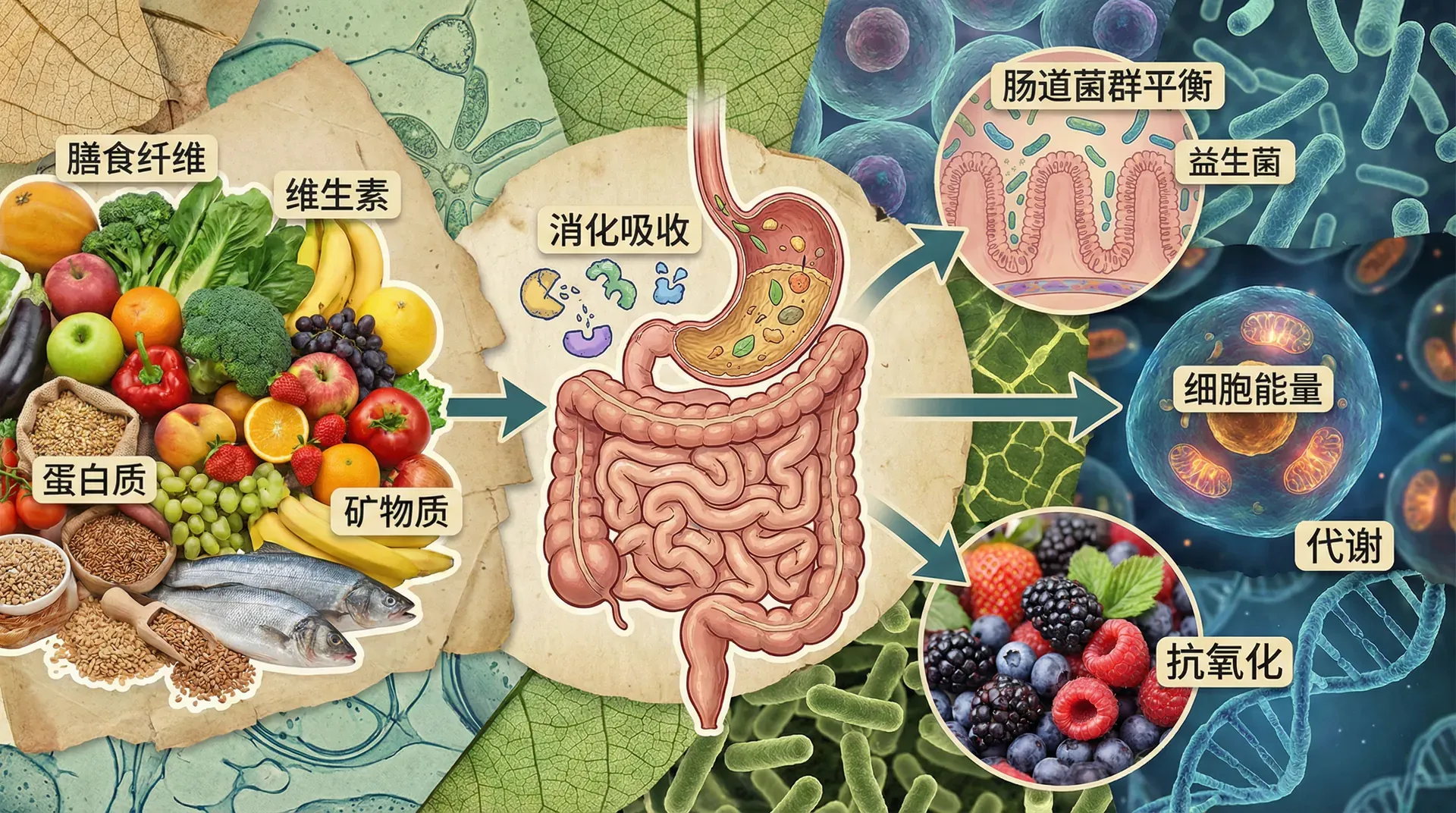
并非所有疾病都是由病原微生物或寄生虫引起的。还有一些疾病,是由于饮食结构单一、缺乏某些必需营养素所致。这类“营养缺乏病”曾在历史上广泛流行,不同的饮食习惯和地域背景,造就了不同类型的病例。
以脚气病为例,在以大米为主食的南方,人们发现多吃精白米反而更易患病,而吃糙米、米糠则能预防。20世纪初,荷兰医生发现用精白米喂养的鸡也会出现脚气病样症状,恢复糙米后即可痊愈,揭示了脚气病其实是缺乏米糠中的某种重要成分。后来科学证明,这正是由于缺乏维生素B₁(硫胺素)。
类似的故事还有很多:
- 远洋水手患坏血病,补充柑橘即可预防(实际上是补充了维生素C);
- 儿童如果长期缺乏奶类、蛋类、鱼肝油,容易患上“佝偻病”,补充即可改善(对应维生素D);
- 我国南方一些以玉米为主食的贫困地区发生癞皮病(糙皮病),更换为多样化饮食可治,实为缺乏维生素B₃(烟酸);
- 动物性食物摄入不足,还可引起夜盲症(维生素A不足)。
事实上,这些疾病的出现,都和饮食种类过于单调、缺乏新鲜果蔬或者动物性食物有关。医生和科学家的观察、实验和总结,使得人们逐渐认识到:人体健康依赖于多种营养成分——不仅有蛋白质、脂肪、碳水化合物“三大营养素”,还离不开多种“维生素”,它们虽然每日需求量极小,却对生命活动至关重要。
这些案例说明,疾病的根源有时并非外来的微生物,也常常是内部营养失衡。科学饮食与多样化的食物选择,是健康的重要保障。均衡饮食,才能有效预防营养缺乏病的发生。